La névralgie pudendale est une « douleur de l’ombre », complexe à diagnostiquer. Si l’origine est anatomique, avec une compression du nerf pudendal, le stress agit presque toujours comme un accélérateur. La tension nerveuse et la douleur physique forment un cercle vicieux, transformant une simple irritation en calvaire quotidien. Comprendre l’influence de l’anxiété sur la mécanique de votre bassin est la première étape pour reprendre le contrôle.
L’anatomie du conflit : du nerf pudendal au canal d’Alcock
Visualiser le trajet du nerf pudendal aide à comprendre la douleur. Ce nerf naît au niveau de la moelle épinière sacrée et chemine dans les profondeurs du bassin. Il assure la sensibilité de la zone périnéale et commande les muscles sphinctériens. Son parcours traverse des zones étroites, notamment des ligaments et des fasciae qui peuvent devenir trop étroits.
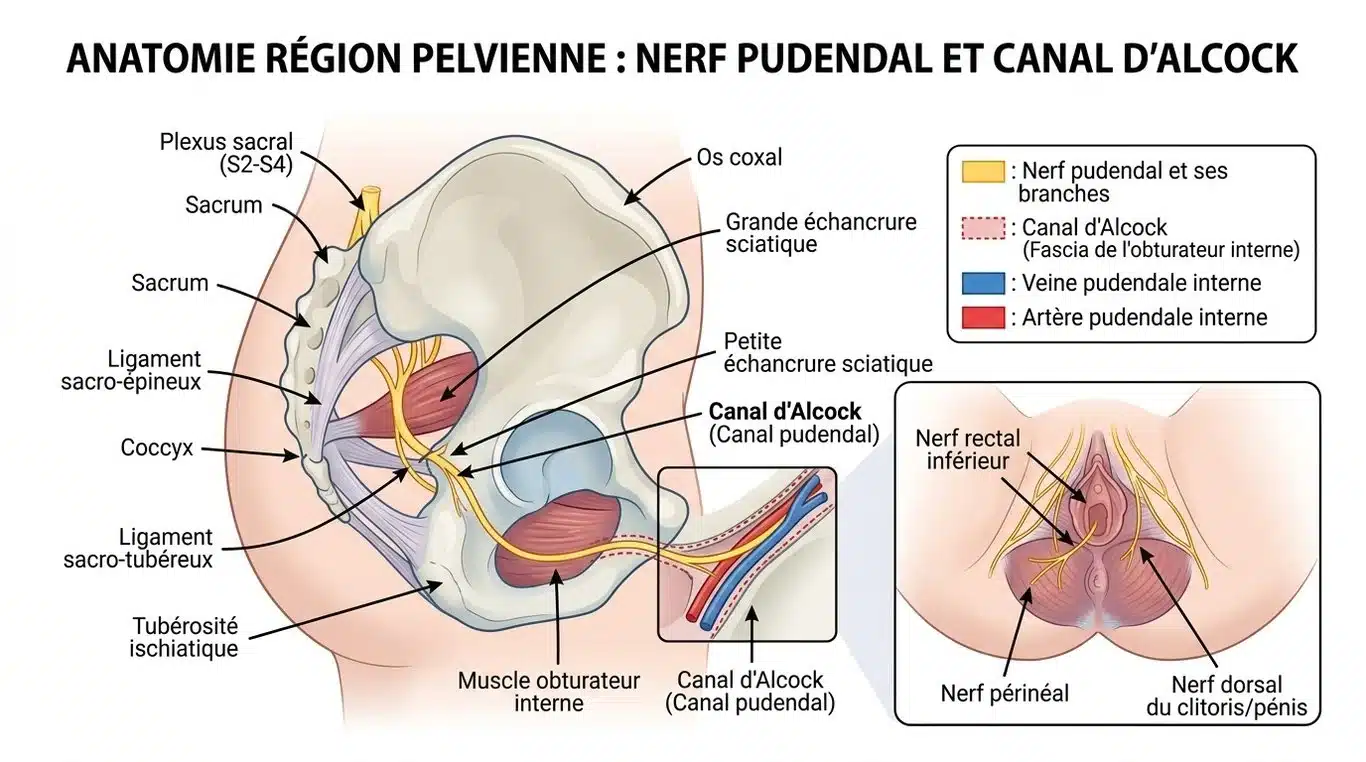
Le syndrome du canal d’Alcock
Le canal d’Alcock, dédoublement de l’aponévrose du muscle obturateur interne, est le point de compression le plus fréquent. Cette gaine protectrice se transforme en étau après une inflammation ou un changement postural. Une fois comprimé, le nerf envoie des signaux de détresse au cerveau : brûlures intenses, décharges électriques ou sensation de corps étranger intra-rectal.
Pourquoi la position assise devient-elle un calvaire ?
L’aggravation des symptômes en position assise est un critère majeur du diagnostic. La pression mécanique sur les structures ligamentaires du bassin augmente, comprimant davantage le nerf. La douleur diminue debout ou allongé et disparaît la nuit. Cette alternance entre soulagement et crise installe une hyper-vigilance : le patient redoute chaque chaise ou trajet en voiture, ce qui alimente son stress.
L’impact du stress : quand le psychisme verrouille le corps
Le stress n’est pas la cause première, mais le principal amplificateur de la névralgie pudendale. Le système nerveux communique en permanence avec la structure musculaire. Un stress intense déclenche un réflexe de protection ancestral : la contraction des muscles profonds du plancher pelvien.
L’hypertonie musculaire, le complice de la douleur
Les muscles releveurs de l’anus et les obturateurs réagissent à l’anxiété par une contraction involontaire et prolongée : l’hypertonie. Cette tension permanente réduit l’espace disponible pour le nerf pudendal. La structure pelvienne fonctionne comme une plante grimpante : elle a besoin de souplesse. Si un tuteur trop rigide est placé contre la tige, celle-ci s’étiole. Le stress agit comme une armature inflexible sur vos muscles pelviens, emprisonnant le nerf et empêchant toute décompression naturelle.
La sensibilisation centrale : le cerveau en état d’alerte
Après plusieurs mois de douleur, le système nerveux central se modifie et le seuil de tolérance baisse. Le cerveau, épuisé par le stress et les signaux incessants, interprète le moindre stimulus comme une agression majeure. Ce phénomène, appelé sensibilisation centrale, démultiplie la perception de la douleur, même si la compression physique est légère. Le traitement doit viser le nerf, mais aussi l’apaisement du système nerveux global.
Symptômes et diagnostic : sortir de l’errance
L’errance diagnostique, qui dure souvent plusieurs années, est l’un des plus grands défis de la névralgie pudendale. Les patients consultent urologues, gynécologues et gastro-entérologues avant que le mot « pudendal » ne soit posé. Cette incertitude génère un stress majeur qui aggrave la pathologie.
Les signes qui doivent alerter
Les manifestations de la névralgie présentent des constantes :
- Des sensations de brûlures unilatérales ou bilatérales dans la zone périnéale.
- Une impression de « clou » ou de « balle de tennis » dans le rectum ou le vagin.
- Des troubles urinaires ou sexuels, comme des douleurs lors des rapports.
- Une hypersensibilité cutanée rendant le port de vêtements serrés insupportable.
Ces douleurs ne s’accompagnent pas de pertes de sensibilité objectives, ce qui les distingue d’autres atteintes neurologiques.
Les critères de Nantes pour un diagnostic fiable
Les spécialistes utilisent les critères de Nantes pour diagnostiquer la névralgie pudendale avec précision sans examens lourds. Le diagnostic est clinique. L’IRM pelvienne sert à exclure d’autres causes, comme une tumeur ou un kyste, car le nerf pudendal est trop fin pour être visualisé dans ses zones de conflit.
Stratégies thérapeutiques : une prise en charge multidisciplinaire
La névralgie pudendale mêlant mécanique, neurologie et psychologie, le traitement doit être global. Il n’existe pas de solution miracle, mais une combinaison d’approches pour retrouver une qualité de vie.
Les options médicales classiques
Les antalgiques classiques, comme le paracétamol, sont souvent inefficaces sur les douleurs neuropathiques. Les médecins prescrivent des anti-épileptiques ou des antidépresseurs à faible dose pour calmer la transmission nerveuse. Les infiltrations anesthésiques au niveau du canal d’Alcock confirment le diagnostic et soulagent temporairement le patient.
Le rôle de l’ostéopathie et de la kinésithérapie
Le travail manuel est essentiel pour lever les tensions musculaires. Un kinésithérapeute spécialisé en rééducation périnéale aide le patient à prendre conscience de son hypertonie et à pratiquer des exercices de relâchement. L’ostéopathe travaille sur la mobilité du bassin, du sacrum et des hanches pour redonner de l’espace aux structures nerveuses.
| Type de traitement | Objectif principal | Bénéfice attendu |
|---|---|---|
| Médicaments neuropathiques | Réguler les signaux du nerf | Diminution des brûlures |
| Ostéopathie / Kiné | Lever les blocages mécaniques | Moins de compression nerveuse |
| Cryothérapie périnéale | Réduire l’inflammation locale | Soulagement immédiat |
| Gestion du stress | Apaiser le système nerveux | Rupture du cercle vicieux |
Apprivoiser le quotidien : conseils pratiques et solutions naturelles
La gestion de la névralgie pudendale se joue au quotidien. Modifier ses habitudes réduit l’agression du nerf et diminue le stress global.
L’importance de l’assise et de la posture
L’utilisation d’un coussin d’assise spécifique avec décharge centrale est indispensable pour ceux qui doivent rester assis. Privilégiez les stations debout régulières et la marche douce pour mobiliser le bassin sans le traumatiser.
La cryothérapie : le froid comme allié
Appliquer du froid sur la zone périnéale est une méthode naturelle efficace. Le froid agit comme un anesthésique local et réduit l’inflammation des tissus. Des poches de gel, conçues pour les sous-vêtements, soulagent rapidement après une journée de travail ou un trajet stressant.
Agir sur le stress pour libérer le nerf
Le stress verrouillant le bassin, les techniques de relaxation sont des éléments centraux du traitement. La cohérence cardiaque régule le système nerveux autonome en quelques minutes. En agissant sur le rythme cardiaque, on envoie un signal de sécurité au cerveau qui ordonne le relâchement des muscles pelviens. La méditation de pleine conscience aide à modifier la perception de la douleur en apprenant à ne plus se crisper mentalement.
La névralgie pudendale est une pathologie complexe, mais pas une impasse. En combinant une approche mécanique pour libérer le nerf et une approche émotionnelle pour désamorcer le stress, il est possible de réduire les symptômes. La clé réside dans la patience et une routine de soin pluridisciplinaire, où le relâchement du corps et de l’esprit vont de pair.
- Quels sont les aliments sans gluten ? Guide des produits bruts, alternatives et pièges à éviter - 12 mai 2026
- Aliments faibles en calories : comment manger à sa faim tout en contrôlant son poids ? - 12 mai 2026
- Gérer sa colère : 7 méthodes pour reprendre le contrôle et apaiser son système nerveux - 12 mai 2026